9月診療予定のお知らせ
Notice-of-medical-treatment-schedule-for-september

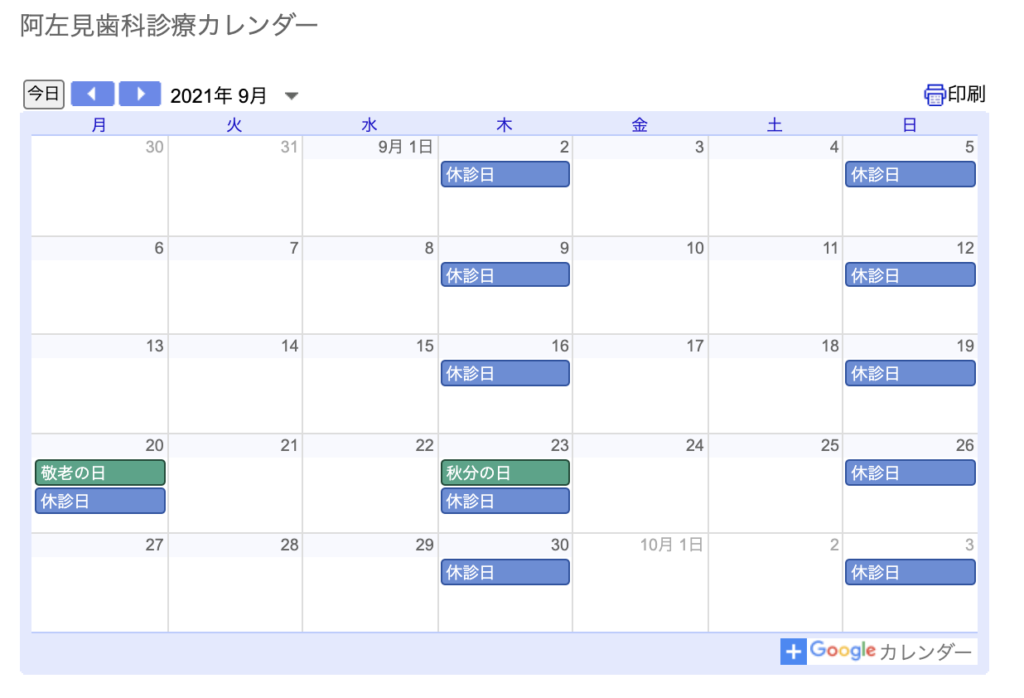
9月20日の月曜日が休診になります。あとは通常通り、木曜日と日曜日が休診日になります。よろしくお願いします。
自分の身は自分で守れ!
8月12日の東京都新型コロナウイルス感染症モニタリング会議で、「もはや災害時と同様に自分の身は自分で守る感染予防のための行動が必要な段階である」との報道がありました。
報道の不思議?
新型コロナが始まってはや一年半、マスコミから報道されるのは「PCR検査」「感染者数」「医療崩壊」「緊急事態宣言」「人流の削減」などの同じワードの繰り返しばかり、さらに、非常事態宣言をしても感染者は一向に減らず、感染者が爆増したらもう制御不能なので「自分の身は自分で守れ」との発言・・・
国民皆保険のはずの日本が病気になっても保健所の指示で自宅で待機というもう滅茶苦茶の医療体制、1年半もの間、現在の医療体制では脆弱でやがて医療崩壊が生じることが薄々わかってたにも関わらず医療体制を変革しなかったため感染爆発に対応できていません。
菅政権は、医療体制の脆弱面に対する対策は行わず、経済政策を重きをおいたGOTO作戦を行い、これが結果的に感染拡大を助長してしまったら、「緊急事態宣言」や「人流を減らす」お決まりのお題目による2大キャンペーンの繰り返しで、ワクチンを頼みの綱にしたものの、デルタ株には、ワクチンの効果が重症化予防効果しかなく、感染や発症に関する予防効果はあまり期待できず、右肩上がりに急激に増加する感染者数、重大局面にも関わらず、臨時国会を開いて対策案やコロナに対する新しい体制を作るための法案を作ることもせず、お題目を唱えてワクチンを接種すれば、神風が吹いてコロナも終息するとでも思っているとしか思えません。
さすがに、デルタ株による自宅待機者の爆増で、政府は、「医療体制の構築」と「感染防止の徹底」、「ワクチン接種」を3つの柱として対策を進め、感染のさらなる拡大を防ぎ、減少に転じさせたい考えですが、感染防止の徹底と言いつつ、オリンピック開催時より感染状態が悪化している時に、学校連携観戦プログラムとして児童にパラリンピックを観戦させようとしています。
もし観戦したことによる新型コロナの感染が生じた場合は、誰が責任をとるのでしょうか?
日本はどうなってしまうのでしょうか?
新型コロナが終息してもこの先、新種の感染症による流行は起こる可能性は十分にあると思われます。すぐに医療崩壊が起きてしまう医療体制は至急再構築する必要があると思われます。
そこで、今日は、現在の医療体制と医療崩壊ついてちょっと探究してみました。
日本の医療はどうして崩壊してしまうのか?
医療崩壊とは、例えば、新型コロナ感染者が多くなると、新型コロナの患者さんも受診できなくなり、さらに、新型コロナ以外の病気で入院や手術ができない状態になってしまい、救える命も救えなくなってしまうということです。
ちなみに、諸外国では日本より感染者が多くても医療崩壊が起きていない国もあります。どうしてなのか?
多分、ほとんどの国民は思っています。そこで、まず日本の医療制度について調べてみました。
日本の医療制度は?
日本の医療制度は、今回のように、治療法が確立されていない新型コロナ等の新たな感染症の出現がなければ、脆弱な面が露呈することなく、ある意味において世界に誇れる医療制度だったかもしれません。
現在の医療保険は、国民の全員が保険を所有している国民皆保険です。どの人も保険証を持参して医療機関に行けば、わずかな自己負担額で医療を受けることができます。
ちなみに、医療サービスを受けた利用者には一定の自己負担(原則3割、75歳以上1割、)が発生します。ただし年齢・所得に応じて、医療機関や薬局での支払い額が1カ月のうちに一定額を超えた場合には、それ以上は自己負担しなくてもいいのです。
この制度は、「高額療養費制度」といい、医療費を原因として国民が経済的に困窮することを避ける仕組みが設けられています。「高額療養費制度」は諸外国には見られない、日本が世界に誇れる医療制度です。ちなみに、この制度は、医療改革によって1973年から始まっています。
国民皆保険は1961年から始まった制度ですが、この制度が導入される以前は、保険に加入していなかった人が国民の1/3もいたので、病気になっても治療を受けることが出来ず、亡くなってしまった方がたくさんいました。
ちなみに、日本は、これらの制度を導入したことや医療が進歩したことで世界一の長寿国になることが出来たのです。
世界の医療制度は?

世界の医療制度を見てみると、ざっと3つほどあります。
①国営システム
②社会保険システム
③民間保険システム
①国営システムについて
このシステムを導入しているのはイギリスや北欧諸国です。
そこで、代表としてイギリスを例に見てみます。
国営の国民保健サービス(NHS:National Health Service)により、医療が提供されます。NHSの対象利用者はイギリス国内に住所を持つ人です。利用者は、基本的には、窓口での自己負担や保険料負担なしに医療サービスを受けることができます。ただし、処方に関しては別に料金がかかります。
日本のように自分で治療する医院が選べるフリーアクセスではなく、かかりつけ医制度になっています。利用者は予め登録したかかりつけ医の診察を受け、必要に応じ、かかりつけ医の紹介を受けて専門医を二次受診する仕組みで、かかりつけ医の紹介がないと二次診療を受けることが出来ません。
ちなみに、このシステムでは現在、新型コロナで医療崩壊は起きてはいない様です。
②社会保険システム
日本の医療制度は、この社会保険システムです。システムは実体験しているので割愛して、ドイツについて見てみます。
公的医療保険に、現在では国民の約9割が加入しています。
ドイツでは、年間所得が限度額以下の被用者や学生、年金受給者、失業者等は公的医療保険に加入する義務があります。公務員、自営業者、報酬の高い被用者等は加入義務を免除されており、公的医療保険に加入する場合には任意加入者として加入します。公的保険料の方が民間保険料よりも高くなってしまう場合がある様です。
ただし2009年以降は、公的医療保険に加入しない人に民間医療保険への加入義務が課されるようになり、事実上の国民皆保険が達成されています。
ドイツは法的義務はありませんが、かかりつけ医を持っています。かかりつけ医の紹介がないと病院等では受診できないためと言われています。
③民間保険システム
アメリカがこのシステムを導入しています。
アメリカは、民間保険システムだと思われがちですが、公的医療制度としては、65歳以上の高齢者と障害者を対象とする「メディケア」と生活保護受給者を対象とする「メディケイド」があります。
それ以外の人は、民間の保険へ加入することになります。
ところで、アメリカの医療は、世界最高水準です。日本の医療報酬は、腕が良い先生も悪い先生も国が定めた診療報酬で均一ですが、アメリカの考え方は、腕が良い先生にはそれなりの対価が支払うべきだという考えから、医療にも自由競争が導入されています。
当然、質の良い医療には高い報酬が支払われ、効果のある高い薬が使用されるようになります。その結果、民間の医療保険の賭け金は高くなります。
さらに、保険料が高くなるとそれを払えなくなるケースが発生してしまいます。
アメリカが無保険の方がいるのはこのためです。
ザックリ見ましたが、日本の現在の保険制度は、新型コロナが発生しなかったら、すごく良いシステムだったのです。
日本の医師数は?
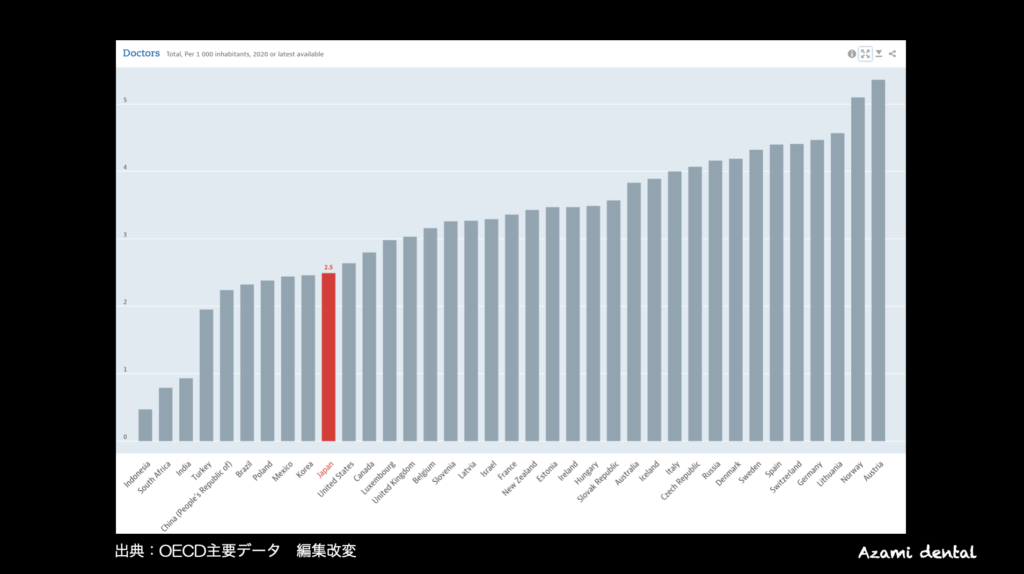
図1は、OECD*の医師数のデータを表しています。日本は1000人当たりの医師数が2.5人と明らかに平均の下になっています。
先進国では、人口当たりに対する医師数は少ないことがわかります。
では、日本と似たり寄ったりの医師数の国、日本のお隣さんの韓国の現状を見てみると、デルタ株になるまではなんとか踏ん張っていましたが、最近は、医療崩壊が始まっています。
日本よりわずかに医師数が多いアメリカを見てみると、ニュース等で報道されたアメリカのニューヨークに限定してみると、第一波の時、病院の廊下に患者さんが溢れ、冷凍トラックに遺体を入れていました。
まさに医療崩壊が起きた状態をTV報道していたのを思い出します。
この際に、つい先日セクハラ問題で辞任をした元ニューヨーク州のクオモ知事は、強烈なリーダーシップを発揮し、州内の病院に50%ベットを増床させ、わずか3週間に9万床を確保してしまいました。さらに、ハードのみならず、ソフト(人材や医療器具)も確保して、その後、2021年6月15日にクオモ元州知事は、ニューヨーク州で少なくとも1回のワクチン接種をした成人が全体の70%に達したとして、新型コロナウイルス感染拡大防止のための規制を、ほぼ全面解除したのは記憶に新しいところです。
アメリカもデルタ株によりまた感染者数が爆増してきましたが、まだ日本の様に医療崩壊は起きてはいない様です。
ちなみに、デルタ株により感染者数が爆増してきたので、予防策として、ワクチンのブースターショットを行うとバイデン大統領の発表が先日報道されていました。
*:OECD(経済協力開発機構)は、ヨーロッパ諸国を中心に日・米を含め38ヶ国の先進国が加盟する国際機関です。OECDは、国際マクロ経済動向、貿易、開発援助といった分野に加え、最近では持続可能な開発、ガバナンスといった新たな分野についても加盟国間の分析・検討を行っています。
ベッド数
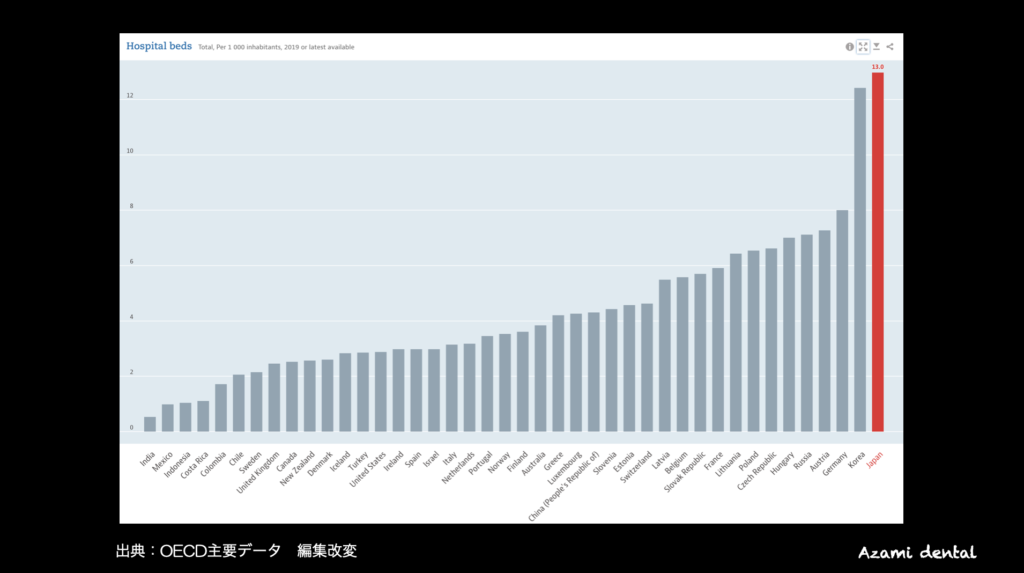
図2は、人口1,000人当たりの病床数です。日本が13.0床で、なんと世界一の病床数です。
主要7カ国では、ドイツ8.0床、フランス5.9床、イタリア3.1床、米国2.9床、英国2.5床などに比べて圧倒的に多くなっています。
しかしながら、この数値は、今回のような感染者が爆増した時にはあまり参考になりません。
前述した様に、今回の新型コロナの患者さんのための病床が確保できるかが問題です。実は、政府も、新型コロナの患者さんが入院できるように空病床を病院に確保するように、手厚い人件費の補助金を出しています。
ちなみのこの人件費補助金は、1床につき1950万円です。
現在、補助金だけ給付してもらい、患者さん受け入れを渋っている病院があることが問題になっています。
新型コロナになったら入院できるの?
現在は、新型コロナに感染しても病院に入院できたらラッキーと考えた方が良さそうです。
理由は、病床がいっぱいで入院できないこと、政府が重症化しないと入院できないとしたからです。
正確には、「中等症患者で酸素投与が必要な者」「酸素投与が必要でなくても重症化リスクがある者」でないと入院できないのです。
新型コロナは、肺炎が悪化して血液中の酸素の状態が悪くなっても息苦しさを感じない「幸せな低酸素症」=「ハッピー・ハイポキシア」と呼ばれる症状で、気づかないうちに重症化する場合があり、自宅やホテルで療養する場合、稀に手遅れになってしまう場合もあるので、急変に備え感染当初から医療関係者が管理する方が明らかに良いと思われます。
最近、自宅待機やホテル療養で死亡した人が報道されるようになりました。
かかりつけ医は?

海外では、特定の医師を「かかりつけ医」とする制度が定着しています。
患者さんは、まず自分が選択した医師を受診し、必要に応じて他の専門医などの紹介を受ける仕組みになっています。
日本は、世界と比較すると明らかに医療従事者が不足しているので、かかりつけ医が定着していないのでしょうか?
一次医療をかかりつけ医、専門的な治療が必要な場合は専門医や病院が担うという役割分担の明確化がなされているようでなされていません。
健康な人は、病院のお世話になることはないので、ほとんどの人は、かかりつけ医を持っていないのが現状だと思われます。
現在問題になっている自宅待機の患者もかかりつけ医を導入することでかかりつけ医に相談することにより患者さんの不安が払拭可能になります。
かかりつけ医から患者さんは、注意事項等をゲット可能になり、さらに患者さんの健康状態の情報をゲットすることが出来たりして多くの利点があるように思われます。
ただし、これらを実現するには現在の医療体系を変革しなければなりません。当然これには政治の力が必要になることは言うまでもありません。
政府は、「医療体制の構築」を大きな柱として立ち上げたのでこれに期待するしかありません。
まとめ
日本の医療制度は、有事でなければ優れた医療制度である。
医師数は世界の平均以下である。
ハード面は世界でもトップクラス
新型コロナに感染しても入院は症状による
ボトルネックは、新型コロナ患者を受け入れる病院の少なさと病床数の少なさ、医師数の不足、さらに、行政と医師会の連携の悪さと強力なリーダーシップの無さ等にある様です。
西村康稔経済再生担当相は、新型コロナの感染者の爆増で、アメリカで行ったような体育館など広い場所を臨時の医療施設として整備したり、酸素投与が必要な患者に自宅で酸素濃縮機を使ってもらったりする対策について「必要になっているので、自治体と連携し、対応を急ぎたい」としていました。
東京都においては、現在の病床数はフルに活用できていないのが実際のようで、この辺りを工夫すればもう少しなんとかなるのではないかと含みをもたした発言をしていました。
今は、All Japanで新型コロナに立ち向かって行かないといけない時期だと思われます。
新型コロナウイルスのような医療関係者の介在が必要な疾患にも対応できるような医療体制の早急な構築を行ってもらうしかありません。
国民は、以前と変わらず、感染対策を粛々と行うしかありません。
関連記事

9月の診療予定のお知らせ
Photo by Bonnie Kittle立秋とは名ばかりで毎日猛暑が続いておりますが、皆様にはお... ...